No dia 02/01/2023 a ANVISA liberou a venda de uma "nova" droga para obesidade. Ela se chama Semaglutida. Faz parte da classe dos análogos de GLP-1, classe desenvolvida para tratar diabetes mas que em doses maiores promove perda de peso.
Recebemos inúmeras mensagens então resolvemos preparar esse texto que explica 9 fatos essenciais sobre "a nova" droga.
1 - Mecanismo de ação
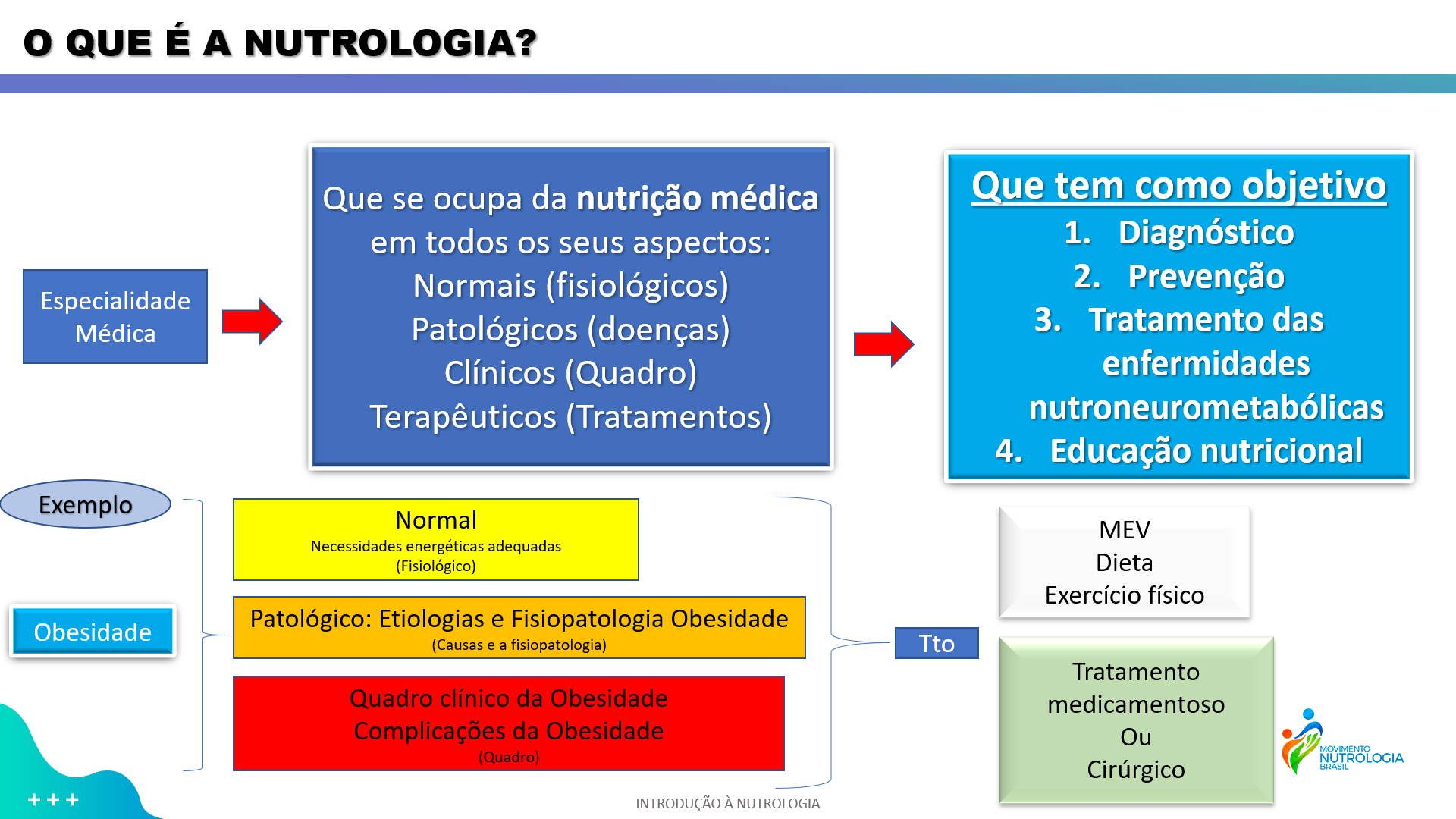
Mas afinal, o que é a Semaglutida? O que ela faz? Por que é tão cara? Realmente emagrece? Essas são algumas das perguntas que me fizeram. Então, vamos por partes. Antes de explicar o que é a droga e o seu mecanismo de ação, precisamos saber sobre o GLP-1.
Em nosso corpo, temos um órgão chamado pâncreas (que fica próximo ao Duodeno ( a primeira porção do intestino delgado).
O pâncreas é uma glândula mista, ou seja, tem uma função secretora endócrina (produz hormônios) e uma função exócrina (digestão de gordura). Sua porção endócrina é formada por um conjunto de células, denominadas ilhotas de Langerhans.
Essas ilhotas tem 2 tipos de células, as células betas, responsáveis pela produção de insulina e outra células alfas, produtoras de glucagon, ambos são lançados no sangue. E é importante saber que esses dois hormônios possuem efeitos antagônicos, ou seja, atividade fisiológica inversa.
A insulina tem sua atuação favorecendo a entrada das glicose nas células. Com isso, nosso corpo não fica em hiperglicemia (muita glicose no sangue), pois, a insulina favorece a entrada de glicose nas células do fígado, músculos esqueléticos e tecido adiposo.
Já o glucagon, tem atividade estimulante oposta, faz aumentar o concentração de glicose na corrente sanguínea a partir da quebra do glicogênio (substância de reserva energética) e com isso evita que tenhamos hipoglicemia (pouca glicose no sangue)
No nosso intestino, temos células chamadas de células L (localizadas em sua maioria no íleo e no cólon), que são células epiteliais com função enteroendócrina, ou seja, que produzem substâncias (petídeos) que tem ação parecida com o Glucagon produzido pelo pâncreas. São os peptídeos semelhantes ao glucagon, (GLP)s.
A secreção de GLP-1 por células enteroendócrinas do íleo depende da presença de nutrientes no intestino delgado. Os secretagogos (agentes que causam ou estimulam alguma secreção) desse hormônio incluem nutrientes como carboidratos, proteínas e lipídeos.
Porém, nosso corpo destrói rapidamente o GLP-1 logo que ele é liberado pelas células L. Uma vez na circulação, o GLP-1 possui uma meia vida de menos que 2 minutos, devido à rápida degradação pela enzima dipeptidil peptidase 4 (DPP-IV). Com isso o GLP-1 não consegue fazer todos os efeitos benéficos que ele tem.
Então, por anos, a indústria farmacêutica buscou a elaboração de duas estratégias terapêuticas: a criação de análogos (substância que imitam) de GLP-1 que sejam resistentes à enzima (DPP-IV) e sintetização de peptídeos inibidores da enzima, que elevam o nível de GLP-1 endógeno intacto. Estas abordagens potencializam as vantagens terapêuticas do uso de GLP-1 no controle do diabetes e mantêm o risco de hipoglicemia baixo, já que a ação da GLP-1 é glicose-dependente. Ou seja, se a glicose está equilibrada, a droga não estimulará mais tanta insulina e nem reduzirá tanto a liberação de glucagon.
Mas afinal, o que o GLP-1 faz?
Ele é um potente hormônio anti-hiperglicêmico (reduz a glicose no sangue, evitando a hiperglicemia), induzindo estimulação dependente de glicose da secreção de insulina, enquanto suprimindo a secreção de glucagon. Tal ação dependente de glicose é particularmente atraente por que, quando os níveis de glicose plasmática estão na faixa normal de jejum, o GLP-1 não estimula mais a insulina, não levando à hipoglicemia.
Os principais mecanismos de ação do GLP-1 são:
- Melhora a produção de insulina pelas células β do pâncreas
- Diminui a liberação de glucagon pelo pâncreas, por ação nas células α
- Inibição da secreção gástrica (que favorece a digestão)
- Diminuição da motilidade do trato gastrintestinal (em especial o retardo do esvaziamento gástrico), o que retarda a absorção de carboidratos e contribui para um efeito de saciação.
Para o GLP-1 agir, ele precisa se ligar ao seu receptor, podendo este ser encontrado nas
células α e β das ilhotas pancreáticas, no sistema nervoso central (em especial no hipotálamo), no pulmão, no coração, nos rins, estômago e no intestino.
No cérebro existe uma região chamada Hipotálamo e nele há uma região chamada tuberal. Dentro dessa região há 2 núcleos importantes: Núcleo da Fome e o Núcleo da Saciedade. Ambos possuem receptores para o GLP-1. Ou seja, o GLP-1 estimula o núcleo da saciedade e inibe o núcleo da fome. Ou seja, inibe o apetite e estimula a saciedade. O que é potencializado pela ação do GLP1 na redução do esvaziamento do estômago. Resultado: come-se menos.
Então, pesquisadores desenvolveram os análogos de GLP-1: liraglutida, a albiglutida, a dulaglutida, a semaglutida, exenatida e a lixisenatida
A semaglutida é um análogo do GLP-1 94% igual ao GLP-1 humano, ou seja, se liga bem (seletivamente) ao receptor de GLP1. Nos casos do paciente fazer hipoglicemia, ela diminui a liberação de insulina e não inviabiliza a liberação do glucagon. Ou seja, é uma droga segura, não favorecendo hipoglicemia.
A droga foi originalmente desenvolvida para tratar o diabetes tipo 2, porém, viram que os pacientes apresentavam perda de peso por inibição da fome e por maior saciedade, sendo dose dependente. Ou seja, quanto maior a dose, maior o efeito na perda de peso.
2 - Apresentação
A droga tem apresentação injetável, de uso semanal (é importante frisar isso, pois, há profissionais que por conta própria prescrevem uso diário e o próprio laboratório contraindica essa prática) e a apresentação oral (comprimido).
A de uso injetável é aplicada na região subcutânea, com auxílio de uma agulha de 4 ou 6mm. Já a de uso oral, é utilizada diariamente.
Como a dose deve ser escalonada, há apresentação com 0,25mg e 1mg. Agora teremos a apresentação de 2,4mg.
A droga não é uma nova droga para obesidade. Desde 2018 a Semaglutida é comercializada para tratamento do Diabetes Mellitus tipo 2. Mas muitos já prescreviam para perda de peso. Ou seja, ela não tinha recomendação em bula para o tratamento da obesidade. Dia 02/01/2023 a ANVISA oficialmente reconheceu que a droga, na dose de 2,4mg de uso semanal, pode ser utilizada para tratar obesidade.
3 - Estudos mostrando a eficácia
Em 2021, foram divulgados os ensaios clínicos Semaglutide Treatment Effect in People with obesity (STEP). E os resultados foram recebidos com entusiasmo pela comunidade médica. Na Tabela abaixo é possível ver o resumo dos resultados.
Os estudos foram divulgados em três dos principais periódicos médicos da atualidade. The New England Journal of Medicine, The Lancet e Nature Medicine.
O STEP 1 foi um randomized clinical trial (RCT) duplo-cego envolveu 16 países. Detalhes sobre os participantes do estudo:
- Pacientes adultos não portadores de diabetes mellitus (ou seja, apesar da droga ter sido desenvolvida para pacientes com diabetes mellitus tipo 2, no STEP 1 os pacientes não eram diabéticos, apenas com IMC ≥27 kg/m2). É importante salientar isso, pois muitos dos críticos da droga, sequer leram os estudos e afirma que é uma droga para tratar apenas diabetes.
- Pacientes com IMC ≥30 kg/m2 ou ≥27 kg/m2
- Pelo menos uma comorbidade associada. Hipertensão, dislipidemia, apneia obstrutiva do sono ou doença cardiovascular
- Registo de falha de uma ou mais tentativas de perda ponderal com dieta
Foram excluídos pacientes com:
- Diabetes mellitus
- Hemoglobina glicada ≥6,5%
- Antecedente de pancreatite
- Tratamento cirúrgico de obesidade prévio
- Uso de medicações para perda de peso nos últimos 90 dias
Desenho do estudo: os pacientes foram randomizados na proporção 2:1. Para um tratamento de 68 semanas com uma injeção subcutânea semanal de 2,4mg de semaglutida ou placebo. Associado a intervenções no estilo de vida (dieta e atividade física).
O tratamento com semaglutida foi iniciado em uma dose semanal de 0,25mg por quatro semanas. Aumentada mensalmente até atingir a dose de 2,4mg na semana 16.
As mudanças de estilo de vida incluíram uma redução de 500kcal em relação à ingestão diária habitual. E pelo menos 150 minutos de atividade física semanal.
Os pacientes também receberam aconselhamento individual mensal. Para ajudar na adesão às intervenções e receber orientações a registrar os hábitos diários. O seguimento dos pacientes foi mantido até sete semanas após o final do tratamento.
Resultados do estudo: Os desfechos primários foram o percentual de mudança do peso corporal. E a ocorrência de redução de, pelo menos, 5% do peso. O que é considerada clinicamente relevante, de acordo com a literatura.
Os secundários mostram uma redução de mínima de 10% ou 15% do peso. E mudanças na circunferência abdominal e na pressão arterial. Escore da capacidade funcional.
Com relação à segurança, foram avaliados o número de eventos adversos durante o período do tratamento. E a ocorrência de eventos adversos graves entre o início do estudo e a semana 75.
Os eventos cardiovasculares, pancreatites e óbitos foram revisados por um comitê externo.
Os resultados mostraram:
- Redução de 14,9% do peso corporal no grupo que usou a semaglutida. Comparado a -2,4% com o placebo. Diferença gritante. Lembre-se: o grupo placebo também fez dieta e atividade física, ou seja, as intervenções para mudança de estilo de vida aconteceu em ambos os grupos.
- Diferença de -12,4% entre os grupos
- Maior redução da circunferência abdominal (–13,54 cm vs. –4.13 cm com placebo; diferença de –9,42 cm).
- IMC: –5,54 vs. –0,92 com placebo; diferença de –4,61.
- Os pacientes tratados com semaglutida tiveram uma melhora dos escores de capacidade funcional
- Os efeitos da droga sobre a perda ponderal são decorrentes da diminuição do apetite e, consequentemente, menor ingestão calórica.
Uma perda ponderal de 15% tem uma grande importância clínica. Uma perda moderada, de 5 a 10% do peso, já está associada a uma melhora de alguns fatores:
- Níveis glicêmicos,
- Fatores de risco cardiovascular (pressão arterial, lipidemia),
- Bem-estar referido pelos pacientes e dos seus aspectos funcionais.
- Perdas maiores que 10% levam a uma melhora continuada destes parâmetros. Além de melhorar sintomas de apneia obstrutiva do sono e escores de esteatohepatite não-alcoólica.
Para a remissão de diabetes e redução dos eventos cardiovasculares, é necessária uma perda ponderal maior ou igual a 15%.
Os críticos (e ignorantes de plantão) falam que consegue-se perder peso somente com atividade física e dieta. Estão errados? Não. Mas, vale salientar que o estudo mais intensivo feito até hoje, foi o DIRECT (2018). Nele os participantes fizeram dieta, atividade física e mudanças comportamentais. Perderam em média 9% do peso em 12 meses. Porém, em 24 meses, devido o reganho de peso, esse efeito já caiu para 5%. Teve quem perdeu mais? Sim. Teve quem perdeu menos de 9% ? Também teve.
Nos últimos dias cansei de ver nutricionistas e profissionais da educação física criticando a droga. Invalidando o processo de quem utiliza a droga. Briga por mercado? Medo de perder o paciente pra droga? Ignorância? Desconhecimento do mecanismo de ação da droga? Ausência de mínimas noções sobre a fisiopatologia da obesidade? Ou apenas, má fé? Um misto de tudo e nós médicos que tratamentos de pacientes portadores de obesidade entendemos. Os resultados são realmente muito bons e vários pacientes tem benefício com a utilização. Isso é inegável e por isso o medo de alguns.
Um ponto a ser analisado nos estudos: "A semaglutida foi prescrita junto com dieta, atividade física, portanto só funcionou porque houve mudança no estilo de vida". Será? Será que se não tivessem feito exercício e dieta não adiantaria de nada?
Como disse o nutricionista Igor Eckert em um post:
"Mudança no estilo de vida faz parte do cuidado usual e precisa ser prescrito para ambos os grupos. Não orientar essa mudança seria uma intervenção anti-ética e o estudo perderia validade externa, afinal na vida real se orienta a mudança de estilo de vida. E esse é o ponto chave para entender o efeito da semaglutida".
Como a dieta e atividade física foi prescrita para os 2 grupos, a diferença na perda de peso entre os 2 grupos foi atribuida à semaglutida.
- Grupo Semaglutida perdeu 14,9%.
- Grupo placebo (atividade física e dieta) perdeu 2,4%.
A única diferença entre os 2 grupos foi o uso da Semaglutida. Logo, -12,4% de perda foi causada pelo uso da droga. Ou seja, a princípio, esse é o efeito da droga, independentemente da mudança de estilo de vida. É a perda de peso que a semaglutida causa comparado a quem já faz dieta e exercício fisico. Mas será que o efeito da Semglutida não pode ter sido potencializado pela recomendação de mudanças de estilo de vida? Talvez. E se isso for real, o efeito isolado da droga na realidade seria inferior a -12,4%.
Assumindo então que existe essa interação, o resultado visto seria um efeito sinérgico entre as 2 intervenções. Nesse caso, daria para dizer que parte do benefício depende da mudança de estilo de vida? Não dá para saber. A boa notícia é que a gente não precisa desse dado. Não mudaria a conduta. Por que? Porque a mudança de estilo de vida é padrão e precisa ser prescrita, sempre."
Vale ressaltar que o grupo placebo também apresentou resultados interessantes.
O que reforça a importância e o impacto das mudanças de estilo de vida. 31% dos pacientes perderam 5% do peso, 12% perderam pelo menos 10% e 5% perderam pelo menos 15%. O que corrobora com o que vemos na prática. Por um tempo, vários pacientes conseguem perder peso em um primeiro momento, porém, essa perda vai se diluindo com o passar dos anos.
4 - Efeito se utilizada de forma isolada (sem dieta e atividade física)
Como relatado acima, pode ser que a droga por si só gere a perda de peso. Mas é anti-ético um médico não prescrever a mudança de estilo de vida. Geralmente, quando o paciente pára de utilizar a droga, ocorre reganho parcial do peso. É o que chamam de efeito rebote. Quer dizer que a droga induz isso? Não. A droga ela tem a sua eficácia e quando está sendo utilizada ela alcança o que "promete".
Sendo assim, esse "rebote" é minimizado quando se combina o uso da droga com dieta, atividade física e mudanças permanentes no estilo de vida. Por isso é importante o acompanhamento contínuo. Uma vez portador de sobrepeso/obesidade, o indivíduo terá que se policiar por toda a vida. E isso é algo que todo paciente deve receber de recomendação, desde a primeira consulta. Jamais criar falsas esperanças com relação ao tratamento.
5 - Efeitos colaterais e adversos
Os principais eventos adversos associados ao tratamento foram a ocorrência de náuseas, vômitos e diarreia. Esses efeitos já conhecidos dos análogos de GLP-'. Por isso, a recomendação de escalonar a dose.
Em acréscimo, houve uma maior ocorrência de colelitíase no grupo semaglutida (2,6% vs. 1,2% no grupo placebo). Mas uma investigação dos efeitos adversos gastrointestinais. O que pode ter levado a um maior diagnóstico dessa condição em relação ao grupo placebo.
Os efeitos mais preocupantes são a rara ocorrência de pancreatite e a contraindicação. No segundo caso, ocorre em pacientes com história pessoal ou familiar de neoplasia endócrina múltipla ou carcinoma medular da tireoide.
A semaglutida já é amplamente utilizada para tratamento de diabetes. Ela faz parte de uma classe de medicamentos com um perfil de segurança conhecido. O que traz uma tranquilidade ao uso desta medicação para o tratamento da obesidade.
O que tem-se visto na prática é que alguns pacientes após meses de uso podem apresentar Supercrescimento bacteriano do intestino delgado, talvez pela estase gástrica e intestinal.
6 - Custo
Infelizmente ainda é uma droga cara, mas acreditamos que com o passar dos anos o valor reduzirá. A semaglutida de 1mg gira em torno de R$930. O valor da de 2,4mg ainda não sabemos.
7 - Pacientes não respondedores
Existem pacientes que não vão responder bem ao tratamento, não porque a medicação seja ruim, mas apenas por uma característica de alguns pacientes em não ter o efeito esperado com o uso daquela determinada droga ou efeitos colaterais mais expressivos que o normal (o que dificulta a adesão ao tratamento), assim como ocorre em diversas outras medicações. Uma área da medicina que tenta explicar essa diferença de efeitos é a Farmacogenômica. Além disso, não é incomum alguns pacientes responderem bem ao uso diário da Liraglutida e não responderem à Semaglutida semanal.
8 - Associação com outros fármacos antiobesidade
Por se tratar de um análgo de GLP-1, a Semaglutida 2,4mg não deve ser utilizada junto de outras drogas da mesma classe, como Liraglutida, Dulaglutidam, Exenatida e a própria Semaglutida 1mg. Devido a diferença de mecanismo de ação, a Semaglutida 2.4mg pode ser associada à outros fármacos antiobesidade em terapia combinada quando necessário e sempre prescrito por um médico especialista na área.
Pacientes diabéticos usando medicações para controle da glicemia da classe dos inibidores de dipeptidil peptidase 4 (gliptinas) também não devem usar a medicação devido interação entre as duas classes e risco de reações adversas.
Alguns pacientes redução dos efeitos da Semaglutida e para isso podemos utilizar uma associação com outras medicações antiobesidade, O médico especialista na área saberá orientar bem o paciente sobre quais podem ser combinadas com a Semaglutida.
9 - Automedicação
Infelizmente a automedicação é muito comum no Brasil e com medicações voltadas para o tratamento da obesidade não é diferente, principalmente se a medicação puder ser adquirida sem receita ou por “outros meios”.
Toda medicação por mais segura que seja apresenta riscos mesmo quando bem indicada, o grande problema é que esses riscos aumentam muito quando o uso da droga é feito de forma errada e por pacientes que nem deveriam estar usando a medicação. Além de colocar em risco a própria saúde, quem usa a droga sem precisar e por conta própria também prejudica outros pacientes por aumentar a demanda nas farmácias gerando a falta da medicação para quem realmente precisa do tratamento.
A obesidade é uma doença crônica, redicivante, com forte componente genético e ambiental, ou seja, bastante complexa. Nós médicos estudamos por muitos anos para entender qual o melhor tratamento e como faze-lo com segurança, procure sempre seu médico e de preferencia um especialista na área antes de iniciar um tratamento, tire suas dúvidas e faça da maneira correta.
Bibliografia:
Wilding et al. Once-Weekly Semaglutide in Adults with Overweight or Obesity. N Engl J Med, 2021. Disponível em: www.nejm.org/doi/10.1056/NEJMoa2032183.
Ingelfinger JR e Rosen CJ. STEP 1 for Effective Weight Control — Another First Step?. N Engl J Med, 2021. Disponível em: www.nejm.org/doi/full/10.1056/NEJMe2101705
Adler AI. The STEP 1 trial for weight loss: a step change in treating obesity? Nat Med, 2021. Disponível em: www.nature.com/articles/s41591-021-01319-4
Ryan DH. Semaglutide for obesity: four STEPs forward, but more to come. Lancet Diabetes Endocrinol, 2021. Disponível em: www.thelancet.com/journals/landia/article/PIIS2213-8587(21)00081-4/fulltext
Autores:
Dr. Frederico Lobo - Médico Nutrólogo - CRM-GO 13.192 - RQE 11.915
Dr. Limiro Silveira - Médico Nutrólogo - CRM-DF 28172 - RQE 19162
Dra. Edite Melo Magalhães - Médica especialista em Clínica médica - CRM-PE 23994 - RQE 9351
Dr. Leandro Houat - Médico especialista em Medicina de família e comunidade - CRM-SC 27920 - RQE 20548